
第52期
出刊日:2020-04-15
返回上一層低溫療法 喚醒昏迷病人!
人是恆溫的動物,如果體溫下降,陷入失溫狀態,是會危及生命的;不過,現代醫療卻發展出刻意將體溫降低的「低溫療法」,以達到保護腦細胞、喚醒昏迷病人的目的。這是怎麼辦到的?
諮詢╱黃建華(臺大醫院急診醫學部主任、臺大醫學院急診醫學科臨床教授)
撰稿╱楊雅馨
高齡已90歲的陳老先生,雖然有心臟病裝有心律調節器,但平日行動自如、精神也很好。不料有天在家中突然倒下,緊急送醫後,命是救回來了,卻呈現昏迷狀態。急診醫師評估他符合適應症後,給予低溫治療,也就是將病人體溫降低到33度,幾天後陳老先生果然逐漸甦醒,康復返家,家屬開心不已。
低溫療法聽起來很神奇,其實有低溫療法這個觀念已經超過兩百年,但是真正能夠應用在人體上,是最近的20年;約15年前正式列為標準治療,近5年在台灣才開始較廣泛使用。
由於將人體溫度降低到幾度並非絕對不變,例如2013年後有研究顯示治療目標溫度控制在36度,也可發揮療效,但36度還不到低溫的程度,所以低溫療法也稱為目標溫控治療(targeted temperature management)。
心跳回來了但昏迷 低溫療法接續搶救腦細胞
台灣緊急醫療救護制度完善,大力推動到院前急救、廣設自動體外心臟電擊去顫器(AED)等,成功救回許多心跳停止的病人,但是仍有一些人因缺氧太久腦部受損,造成各種程度的失能,甚至成為植物人,留下遺憾。近年來研究證實,「低溫療法」對於經急救回復心跳、但仍昏迷的病人,能改善神經學預後及提高存活率。低溫療法可說是補足了生命之鏈的最後一環,讓很多心跳已經回來的病人,也能恢復到意識完全清醒。
台灣緊急醫療救護制度完善,大力推動到院前急救、廣設自動體外心臟電擊去顫器(AED)等,成功救回許多心跳停止的病人,但是仍有一些人因缺氧太久腦部受損,造成各種程度的失能,甚至成為植物人,留下遺憾。近年來研究證實,「低溫療法」對於經急救回復心跳、但仍昏迷的病人,能改善神經學預後及提高存活率。低溫療法可說是補足了生命之鏈的最後一環,讓很多心跳已經回來的病人,也能恢復到意識完全清醒。
低溫療法的原理很簡單,讓體溫下降,減少人體和腦細胞的代謝速度,藉以保護腦部。
事實上,早在1950年代,醫界就將低溫療法運用於心臟外科及腦神經外科手術的過程中,使病患在心跳停止之前得以保護腦部,免於受到缺氧的影響。2005年,美國心臟協會(AHA)、歐洲復甦委員會(ERC)和國際復甦術聯合委員會(ILCON)將低溫療法列為心跳停止後照護之標準治療流程,而我國健保署亦於2015年7月起,正式將心跳停止之低溫療法與週產期新生兒低溫療法列入給付項目。
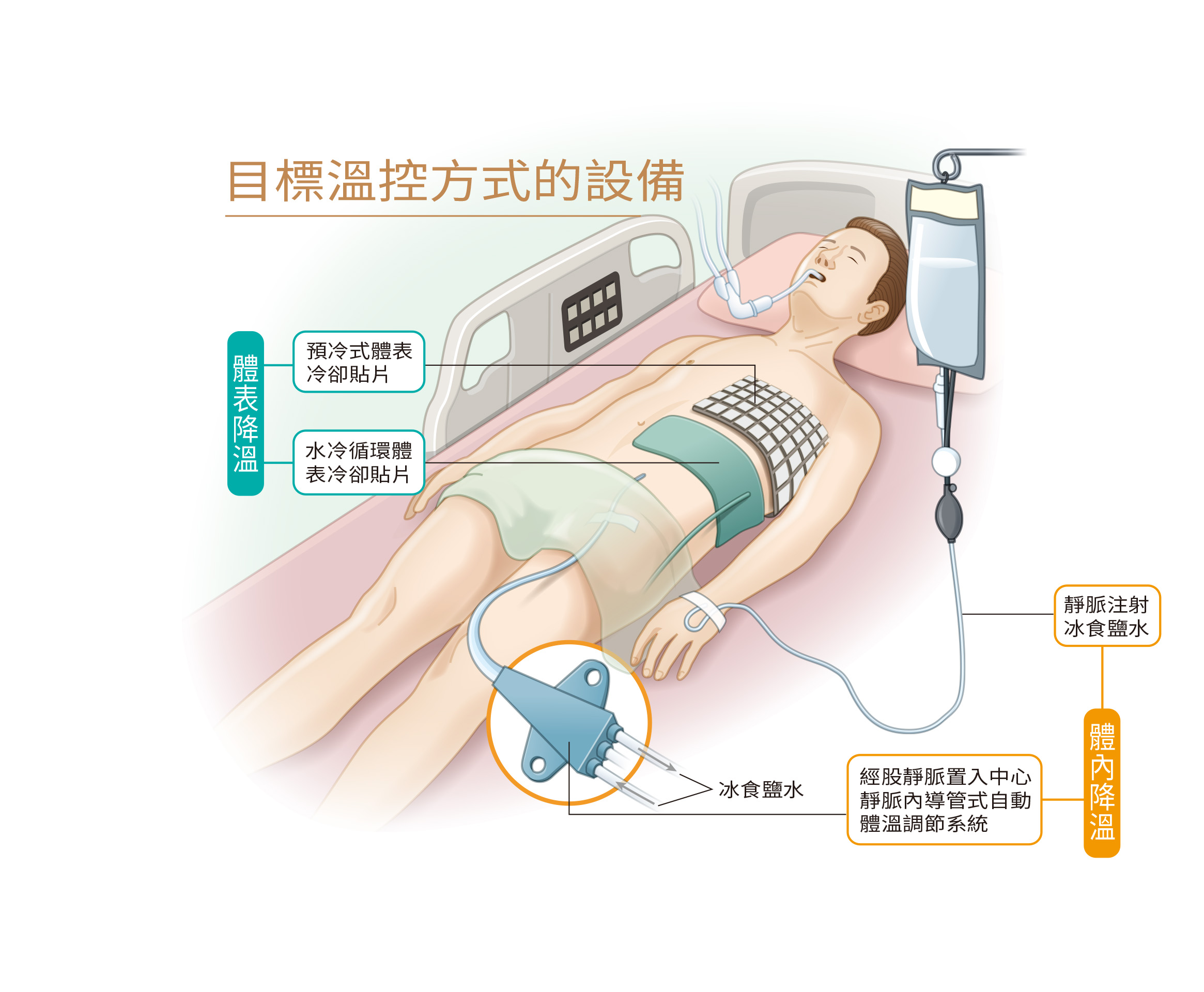
將體溫降至攝氏33度 24小時後再逐漸回溫
所謂的低溫療法就是藉由儀器控制,將病人的體溫降到攝氏33度,並持續24小時。在維持24小時低溫後,以每小時上升0.25℃的速度緩慢回溫,每升回攝氏1度約需4小時,整個療程約需3天左右。在回溫的過程中速度不僅要慢,還要精密的監控,才能保護病人的腦部,直到恢復到攝氏36度為止。
藉由溫控的過程,讓病人在急救過後可以甦醒、回到原本的生理狀態。根據研究顯示,使用低溫療法可以增加40%的存活率,增加25%的甦醒機會。簡單來說,每治療6個人就有1人可以得到療效。
不過,運用低溫治療也必須把握黃金時間。一般而言,在心跳恢復後越快開始越好,最好在4~6小時內開始,最慢不宜超過12小時。
常用的降溫方式有體內、體外兩種
體內降溫︰是以侵入性的方式將導管插入大靜脈中(股靜脈、頸靜脈或鎖骨下靜脈),讓導管中的液體(主要是4℃生理食鹽水)和病人血液經由熱交換方式達到降溫的目的。
體外降溫︰將熱交換貼片緊貼於病人體表,經貼片內的冰水流動,由體表外而內降溫。
體內、體外哪一種方式比較好?目前的資料顯示,兩者間並沒有明顯的差異。至於低溫療法若延長至48小時,療效會不會好一點?答案是,48小時或許對某些病人而言,有些許的好處,但尚未達統計學上顯著的差異,且對哪些族群較好,目前也還不清楚。
低溫療法標準適應症有以下兩項
目前低溫療法最常應用在兩種情況——
1、心跳停止,經急救後恢復心跳、血壓,但仍昏迷的病人︰如心臟疾病(心律不整、心肌梗塞等)、腦中風、溺水、呼吸衰竭都可能造成心跳停止,經心肺復甦術急救後恢復自發性心跳及血液循環,可以施行低溫療法。
2、新生兒腦部缺氧︰因生產過程不順利導致胎兒腦部缺氧,未來可能變成腦性麻痹,可盡快使用低溫療法,減少腦部損傷的機會。不過,針對新生兒腦部缺氧的低溫治療的溫度,和心跳停止用的低溫療法有些許的不同,溫度會維持在攝氏34~35度,時間則可能延長至48~72小時左右。
其他:低溫治療也有保護心臟的效果,過去也曾經被運用在急性心肌梗塞的病人身上,有研究顯示對於大範圍心肌梗塞的病人,在進行心導管治療前先給予低溫療法,可以增加存活機率,但是對於小範圍的心肌梗塞者,則沒有明顯的好處,所以目前沒有被廣泛地使用在心肌梗塞上。
另外,在台灣也有嚴重的中暑導致熱衰竭,經啟動低溫治療,成功甦醒的案例。
對於腦部損傷病人,也有部份醫學中心使用這樣一個治療模式,例如2013年因滑雪發生意外的F1賽車手舒馬赫(Michael Schumacher),因嚴重頭部外傷昏迷,據報導也接受過低溫治療。不過對腦外傷病人給予低溫治療的效果如何,還有待更多研究來提供更確定的訊息。
然而,以下情形不適用低溫療法︰
•末期病人
•心跳停止前已長期無意識
•自發性腦出血如腦中風
•嚴重休克
•異常出血如腸胃道出血、泌尿道出血
併發症不嚴重 安全性高
人是恆溫的動物,在降溫的過程中,身體會一直不斷的發冷、發抖、產熱,所以還需要配合使用一些藥物讓病人睡著,並在加護病房的監控下,每3~6小時評估病人的生命徵象、電解質等變化,才能讓病人的體溫降到合適且穩定的溫度,且確保安全性。
人是恆溫的動物,在降溫的過程中,身體會一直不斷的發冷、發抖、產熱,所以還需要配合使用一些藥物讓病人睡著,並在加護病房的監控下,每3~6小時評估病人的生命徵象、電解質等變化,才能讓病人的體溫降到合適且穩定的溫度,且確保安全性。
低溫療法的併發症以肺炎最為常見,然而透過預防性的抗生素治療,可以減少病人肺部感染的機會。到目前為止,低溫療法並沒有致命性的併發症,安全性是相當不錯的。
低溫療法過程中不宜貿然中止
低溫療法在治療的過程裡能否評估病人的預後狀況?基本上是不行的。進行低溫療法必須要走完整個療程,待病人回溫、脫離麻醉劑、鎮定劑等藥物,才能真的判斷病人是否能醒來。原則上大概在第3、4天,就可以慢慢看到病人昏迷情形改善,如果能醒來,應該大多會在7天內甦醒。
在這過程裡,醫護人員會透過腦波、心電圖、抽血等檢查及神經學評估來檢視病人的生理狀況,除非是出現與溫度有關的併發症,如遇到嚴重藥物無法控制的心律不整,才會停止低溫治療。由於低溫治療只有一次的機會,且在回溫的過程中也有風險,除非危及病人生命安全,否則不建議中斷治療。
使用低溫療法仍未醒來怎麼辦?
低溫療法一旦成功,病人家屬當然開心不已,但如果病人還是沒有醒過來呢?根據現行的醫療準則及醫學倫理,家屬可以思考三個方向—
一是長期使用呼吸器,將病人轉介到呼吸照護中心持續照護;二是撤除維生系統。一般來說病人若經過積極治療、低溫療法等,依舊沒有甦醒,病人未來醒來的機會更為渺茫,所以有越來越多的家屬可以理解,撤除維生系統讓病人得到安寧,也減少家屬、社會的負擔。三是器官捐贈,有足夠的研究證據顯示,心跳停止病人仍可捐贈器官,並不影響器官的功能。
人體可承受多低的溫度?
蝙蝠俠動畫中有一位「急凍人」維克多·佛萊斯,為了救妻子的命,他將妻子以人體冷凍技術保存起來,想藉此停止她的病情持續惡化。維克多自己也因為一次意外,從此都必須待在低溫盔甲或低溫環境裡。
很多電影或小說都有類似的情節,當一個人身體發生狀況,把他冰凍起來,甚至放在冷凍櫃裡面,等到需要的時候,試著解凍,又是生龍活虎的人。可是真實世界中這是有困難的,如果真的把人體溫度降到那麼低,一來器官承受不住,二來在回溫的時候,也不能保證會在正常的狀態之下。
雖然有些特殊案例,如曾有人掉進冰水裡,救起來時體溫只有攝氏27度,經過急救還是清醒了,不過,絕大多數人的體溫一旦低於攝氏30度,心臟會呈現不穩定的狀態,極可能發生致命性的心律不整。因此低溫療法基本上不宜低於攝氏32度,通常會維持在攝氏33度左右。
蝙蝠俠動畫中有一位「急凍人」維克多·佛萊斯,為了救妻子的命,他將妻子以人體冷凍技術保存起來,想藉此停止她的病情持續惡化。維克多自己也因為一次意外,從此都必須待在低溫盔甲或低溫環境裡。
很多電影或小說都有類似的情節,當一個人身體發生狀況,把他冰凍起來,甚至放在冷凍櫃裡面,等到需要的時候,試著解凍,又是生龍活虎的人。可是真實世界中這是有困難的,如果真的把人體溫度降到那麼低,一來器官承受不住,二來在回溫的時候,也不能保證會在正常的狀態之下。
雖然有些特殊案例,如曾有人掉進冰水裡,救起來時體溫只有攝氏27度,經過急救還是清醒了,不過,絕大多數人的體溫一旦低於攝氏30度,心臟會呈現不穩定的狀態,極可能發生致命性的心律不整。因此低溫療法基本上不宜低於攝氏32度,通常會維持在攝氏33度左右。

Q 每家醫院急診都有低溫療法的技術嗎?
A 目前全台各醫學中心都有低溫療法的設備和模式,區域醫院則是部分醫院有此配備。台灣突發性的心跳停止發生率,大概每十萬人有50到100人不等,低溫治療觀念雖然簡單,但其實執行起來是相當的複雜,因為病人在體溫降下來的過程中必須要持續的監控,所以除了有低溫設備外,良好的急診、加護病房的醫護團隊也非常重要。
A 目前全台各醫學中心都有低溫療法的設備和模式,區域醫院則是部分醫院有此配備。台灣突發性的心跳停止發生率,大概每十萬人有50到100人不等,低溫治療觀念雖然簡單,但其實執行起來是相當的複雜,因為病人在體溫降下來的過程中必須要持續的監控,所以除了有低溫設備外,良好的急診、加護病房的醫護團隊也非常重要。
請別錯過本期其他精彩內容…
- 編輯筆記/新冠病毒全境擴散 權威專家為您解惑
- 前行政院長郝柏村101歲高齡辭世? 養生秘訣:不菸不酒、運動、控制體重
- 新北市議員唐慧琳罹胰臟癌 臉書湧入留言加油打氣
- 新冠病毒全球延燒 防疫關鍵解答
- 新冠病毒易傳播、病程長 守住醫療量能是關鍵
- 心臟主動脈瓣膜出問題,很嚴重嗎?
- 新突破!原位癌症疫苗 將腫瘤當作癌症疫苗工廠 晚期淋巴癌臨床試驗見成效
- 肺癌防治 篩檢、治療雙管齊下 第三代標靶藥納健保
- 魚油證實可「護心」 多吃新鮮魚類也有幫助!
- 乳癌患者逾3成不到50歲! 遠離危險因子 減少乳癌年輕化威脅
- 牙周病到底怎麼來? 牙菌膜是元兇!徹底刷牙能清除
- 情緒起伏大,是躁鬱症嗎?
- 楊智超醫師專欄/眼皮下垂、看不清楚 也可能是肌無力症!
- 粘醫師消脂保肝專欄/羅馬非一日而成 肥胖非一餐可成
- 內分泌知識小棧/糖尿病藥物也能預防腦中風!
- 子宮內膜厚或薄?有關係!
- 吃冷飯能減肥? 抗性澱粉在紅什麼?