
第54期
出刊日:2020-10-15
返回上一層小心「腦動靜脈畸形」 引發年輕型腦中風
新聞事件中偶而會見到年紀輕輕就突發腦出血病例,如果很年輕、沒有高血壓病史卻發生腦出血,可能要考慮是否為「腦動靜脈畸形」作祟。
諮詢/曾漢民(好心肝門診中心神經外科特聘主治醫師、臺大醫院神經外科兼任主治醫師)
撰稿/丁彥伶
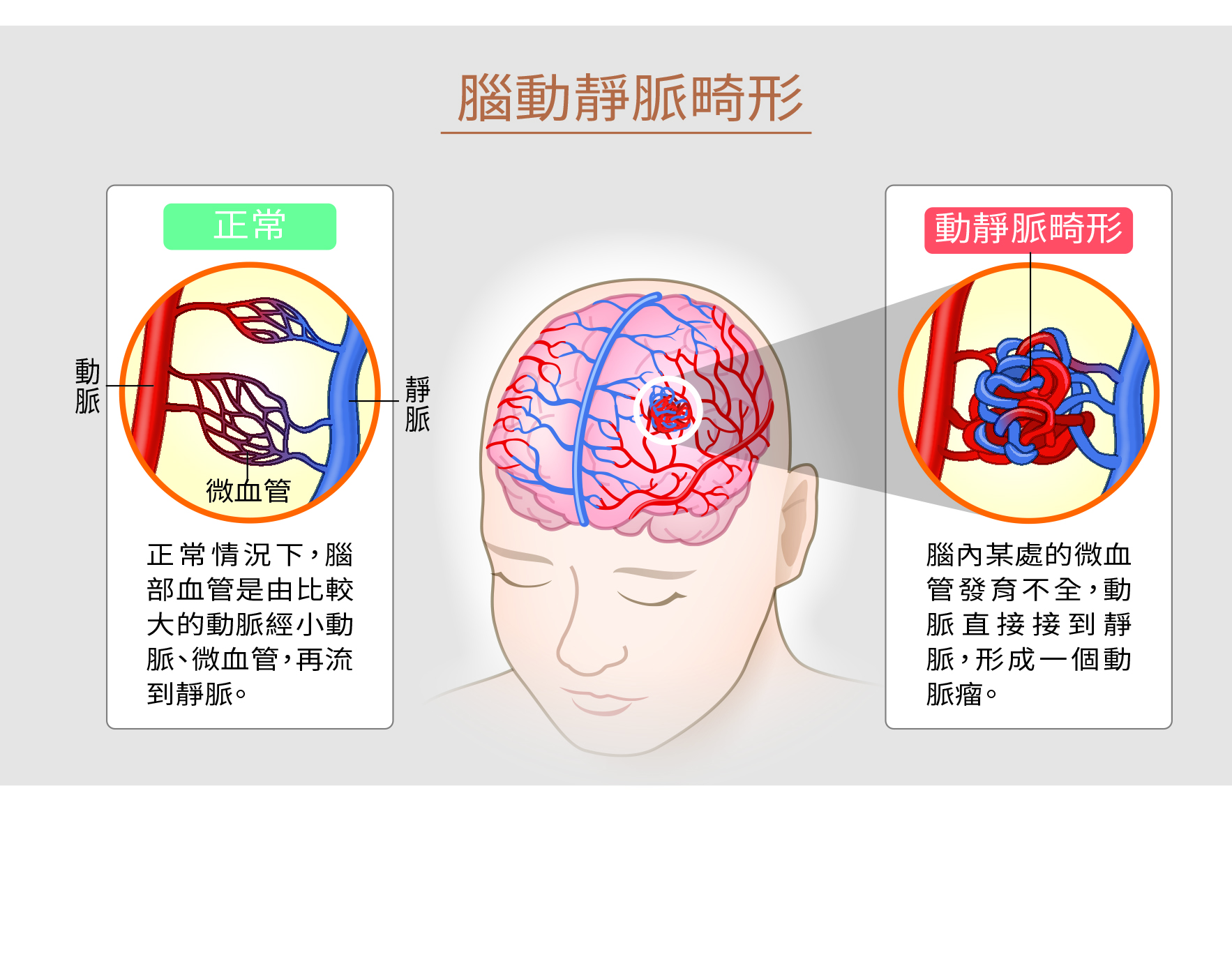
腦動靜脈畸形(Arteriovenous malformation,簡稱AVM)是一種先天性血管的異常。正常情況下,腦部血管是由比較大的動脈經小動脈、微血管,再流到靜脈。由於人體的動脈血管壁較靜脈血管壁厚且強韌,動脈的血流壓力比靜脈還大,所以微血管在兩者中銜接,剛好可以形成一個壓力「緩衝區」,當腦動脈血流通過微血管再到靜脈時,血流壓力就會降低,不會對靜脈血管造成衝擊。
腦動靜脈畸形者則是腦內某處的微血管發育不全,導致動脈和靜脈交會處缺少微血管的分流,動脈直接接到靜脈。在缺乏微血管的緩衝作用下,靜脈直接承受動脈血流的強大壓力,靜脈管壁會變得較脆弱,而且會逐漸擴大,增加破裂出血的風險。有時在動脈端也會形成一個動脈瘤,變成像是隨時可能破裂的「不定時炸彈」,每年發生出血的風險約為2%到3%。
腦動靜脈畸形 會引起頭痛、癲癇、神經功能缺損
因為動脈血直接流到靜脈,血流量很大、很快,會產生一個現象,就是腦動靜脈畸形周圍正常腦組織的血流也被它吸走了,引起周圍組織的缺血,這種情況稱為「竊血症候群」,即動靜脈畸形「偷走」原本應該要給周邊組織的血流,讓周邊腦組織缺血、缺氧,會引起頭痛、癲癇等症狀,正常神經功能也可能損壞。例如若受影響的神經區是運動神經區,就會肢體無力。
此外,周圍正常組織血流不夠,血管就會盡量擴張、膨脹,想要吸引更多血過來。若有天手術將動靜脈畸形那團不正常血管切除,「竊血」行為解決了,此時本來已經處在膨脹狀態的周圍組織血管,反而會因一下子回流血流量太大而「爆掉」出血,這種情形稱為「正常灌注壓爆炸(normal perfusion breakthrough)」,這也是治療動靜脈畸形時可能會遇到的棘手問題,不過通常只會發生在比較大顆的腦動靜脈畸形。
如何診斷腦動靜脈畸形?
台灣腦動靜脈畸形的發生率不明,美國有統計發生率約為10萬分之1.4,發生原因並不清楚。腦動靜脈畸形大大小小都有,有的很小,稱為隱形的動靜脈畸形,做血管攝影也不見得看得出來,但一旦出血,量也是非常大,更不用說本來就比較大的動靜脈畸形。
通常腦動靜脈畸形可透過磁振造影(MRI)加上飛躍時間技術掃描(time-of-flight, TOF)的檢查而得知。
磁振造影也可以做血管攝影,稱為磁振血管攝影(Magnetic resonance angiography, MRA),不用打顯影劑,靠磁場振動方式就可以產生影像。MRA血管攝影也可以看靜脈,叫做磁振造影靜脈顯影(Magnetic resonance venography , MRV)。
不過,腦動靜脈畸形的標準檢查是做血管攝影。如果在診斷上有疑慮,還是應該採用血管攝影做最後確定診斷。
然而這幾年電腦斷層血管攝影(Computed tomography angiography,CTA)逐漸取代血管攝影,此法因影像重組,可以看到病灶3D的樣貌。CTA注入的顯影劑,可以經由周邊靜脈注射,無需置入導管,較傳統血管攝影不具侵襲性,也不易造成血管剝離或破裂,或穿刺部位出血、感染等併發症。優點是可以同時看到整個動脈系統,但缺點是單一血管支配範圍可能和其他血管重疊,故電腦斷層的片子要切得很細才不易造成辨識困難。
如何治療腦動靜脈畸形?
一旦發現有腦動靜脈畸形,通常建議要治療,因為它每年有2%到3%的出血機率。腦動靜脈畸形一旦發生出血,即使存活下來也可能造成神經功能嚴重受損,第二次出血的情況會更糟,所以一般建議治療。治療方式包括:開刀、栓塞、放射治療等3種。
1開刀:如果動靜脈畸形的病灶是在腦組織接近表面處、病灶小於3公分以下,可以採取開刀的方式,不過開刀時有可能傷及一些正常的腦組織。如果動靜脈畸形的部位位於功能區、病灶比較大型、部位比較深或伴有深部引流,手術風險極大。若不慎引起動脈出血,將可能是「噴發」的大出血,而且為了要找到深部的病灶,手術時勢必要先推開周邊組織來找到要切除的病灶。由於腦組織非常脆弱,推開時間一久,可能會引起腦傷,若病灶在運動神經區,手術不慎還容易引起癱瘓。另外,手術時也可能遇到上述「正常灌注壓爆炸(normal perfusion breakthrough)」的情形。
是否應該進行手術,美國中風協會依照Spetzler-Martin這兩位醫師的研究,訂出手術評估分數,評分的項目如下:
1 動靜脈畸形病灶大小:3公分以下為1分,3~6公分以下2分,大於6公分為3分。
2 病灶位置:位於重要位置如運動神經區、感覺神經區等是1分,非重要部位是0分。
3 動靜脈畸形流出的靜脈位置:位於深部靜脈得1分,位於表淺靜脈得0分。
如果總得分在3分以下,還可以開刀;如果達到4分,建議要仔細考慮;若分數達5分以上,因為風險太高,建議不要開刀比較好。
然而,上述評分機制也不是絕對,還是要考量個別狀況。例如若60幾歲因為癲癇發現動靜脈畸形,不見得需要治療,因為已經和平共存蠻久了。除非有神經學症狀(肢體無力等),代表可能已有「竊血」狀況,此時可能需要處理。
2栓塞治療:栓塞治療通常無法百分之百把病灶消除,但有助於讓動靜脈畸形的血管瘤縮小,降低出血風險。可以選擇栓塞劑,利用血管攝影用的導管,在辨認出供應動靜脈畸形的血管後,注射膠水樣栓塞劑到動靜脈畸形裡面,較小的動靜脈畸形可以完成栓塞;或是選擇置入金屬線圈或分離式囊球,待病灶因缺血而萎縮。一般一次的栓塞治療無法達到效果,有些醫師會採取分段式栓塞治療,尤其是比較大顆的AVM。分多次栓塞也可以避免上述正常灌注壓爆炸的情形。因為開刀的風險其實不小,利用術前栓塞治療腦動靜脈畸形是一大突破。
但如果病灶較大且要採取放射治療者,則建議治療前不要進行栓塞,否則可能會讓病灶在立體定位時,因為看不見而較難定位。
3立體定位放射治療:如果無法開刀或不想開刀,則可以考慮放射治療。
放射手術治療就是利用電腦刀、伽瑪刀等放射線進行立體定位放射線手術,它是利用放射線作用在血管壁,促使血管內皮細胞增生,達到讓畸形的血管萎縮、阻塞的效果。放射治療的優點是非侵入性的,傷害較小,患者治療後可立即恢復正常生活。
但是它要發揮血管萎縮和阻塞作用的時間很長,無法產生立即性的效果,除非病灶小於1公分,可能在半年到一年內可以達到作用,如果病灶在3公分以上,可能得歷時3年~5年才見到效果,甚至還有7年才見效的。原則上越大顆越難處理。
放射手術治療的另一個缺點是在等待它緩慢萎縮阻塞的期間,患者每年還是得承擔2%到3%的出血風險。病灶較大的患者,醫師可能會採取分區塊照射治療,但要注意的是,X光直線進入的路程中,多次照射會造成進入路徑腦細胞的傷害,如果AVM愈大顆,愈需要多次治療,對腦細胞傷害就愈大。
雖然放射手術治療要達到效果的時間緩慢,但是近年來的腦動脈畸形治療,放射手術治療已經部分取代開刀治療了,雖然要等待的時間比較久,但是只要沈得住氣,通常都可以看到病灶消除的好消息。
另一種血管畸形-海綿狀血管瘤
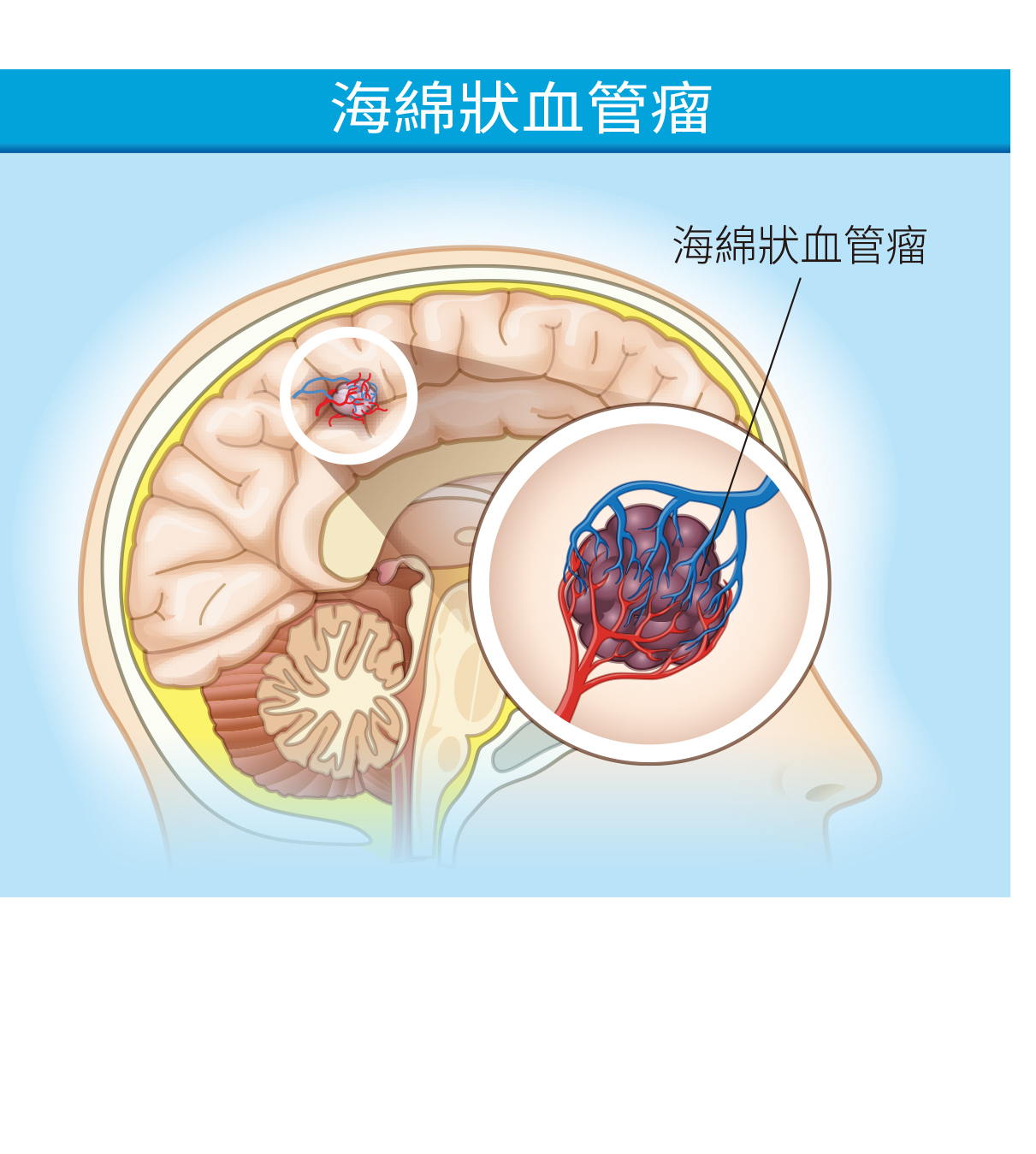
年輕型的腦出血,還要注意「海綿狀血管瘤(Cavernous hemangioma)」,它也是一種血管畸形,外形看起來有點像是桑葚或葡萄,一團組織裡面涵括了多條靜脈。因為其內血流很慢,過去沒有磁振造影很難診斷,有磁振造影之後,有醫院收集數萬筆資料統計發現,發生率約是千分之8。
海綿狀血管瘤的發生原因推論和先天基因有關,多數患者沒有症狀,有半數患者同時有多顆血管瘤。它可能會出血,主要是內部出血,因為是靜脈,出血很少蔓延到血管外部。有些患者是因為出現癲癇症狀而被發現,主要是因為海綿狀血管瘤內部出血膨脹、周邊組織神經受到壓迫而引發癲癇。
過去美國、瑞典有醫師採用放射手術治療或以伽瑪刀治療,企圖使其萎縮,但後來發現治療後還是可能再出血,所以現在醫界已經傾向不需治療。因為就算出血,大部分出血量不多,可讓它自行吸收,之後海綿狀血管瘤也有機會自行縮小,除非海綿狀血管瘤出血造成神經學問題,此時才拿掉比較好。
請別錯過本期其他精彩內容…
- 編輯筆記 搶救新國病─肺癌
- 新聞news一下 / 前總統李登輝98歲高齡辭世 多種宿疾纏身仍高壽 自律遵醫囑
- 新聞news一下 / 議員全家鉛中毒 掀中藥重金屬超標風暴
- 不抽菸卻罹患肺腺癌? 原因找到了! 肺癌防治 應超前部署
- 肺臟移植突破萬難 讓病人重新呼吸!
- 備戰下半場! 新冠病毒疫苗火速研發中
- 擺脫洗腎王國! 別讓這些原因傷害你的腎臟
- 搶救記憶! 失智症診斷及藥物的研發進展
- 白內障手術後不滿意 可能是哪些原因?
- 殺人無罪爭議下… 了解思覺失調症
- 「紅白」大對抗?! 紅肉、白肉,到底哪種肉較健康?
- 楊智超專欄 / 老年人的肌力減退
- 粘醫師消脂保肝專欄 / 用對方法 實踐健康長壽的人生目標!
- 糖尿病藥物可護心、護腎, 還能改善脂肪肝!
- 透視青光眼 / 認識眼藥
- 脖子突然不能動了! 怎麼辦?
- 防疫新生活 五星防疫餐 線上料理競賽獲滿堂彩
- 好心肝門診中心擴充樓層及診間 籲請各界熱烈愛心襄助
- 基金會動態 / 愛與善心的平台 好心肝健康生活館開幕囉!