
第40期
出刊日:2017-04-15
返回上一層聽到化療就害怕?化學治療的新趨勢
許多人對化學治療仍存在「副作用大、令人難以忍受」的傳統印象,其實,依目前的化療新趨勢,已能大幅改善這方面的困擾,提升治療療效。
諮詢/李日翔(臺大醫院醫學研究部主治醫師)
撰稿/梁惠雯
癌症病人王伯伯聽醫師說要做「化學治療」後,成天都很憂慮,因為「聽說」化學治療很痛苦、副作用很大,看電視劇演的也是會變瘦、掉頭髮、痛不欲生,他擔心身體能不能挺過?會不會做完化療後,病沒治好,反而一命嗚呼了?
許多人對化學治療(簡稱化療)的印象都不太好,感覺殺傷力很強,副作用也讓人難以承受。事實上,化學治療目前仍是對抗癌症的主流作法之一,經過多年來的演進,其藥物無論在療效的增加或是副作用的降低,都已有相當大的進步與改善。
化學治療仍為治癌主流之一
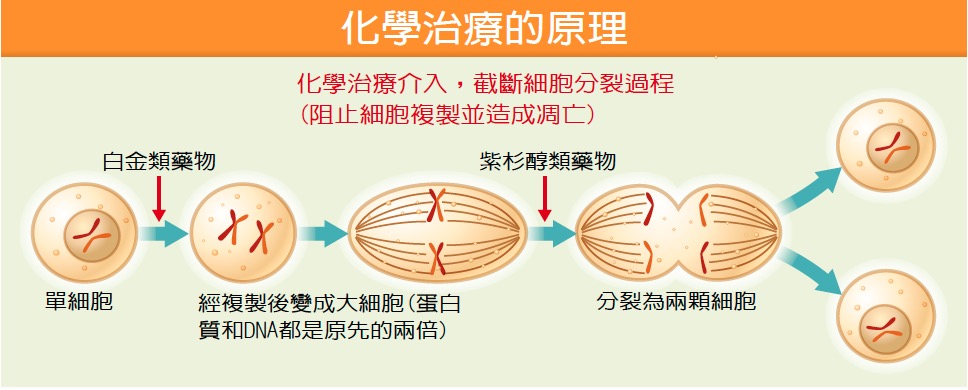
化學治療是全身性抗癌治療的一種,其他的全身性抗癌治療還有荷爾蒙治療、抗血管生成治療、標靶藥物治療以及免疫治療。化學治療在臨床上已運用逾50年,它能針對癌細胞的生長特性進行破壞,以達到抑制或殺死腫瘤細胞的效果。
正常細胞分裂的過程是將一顆細胞內的所有物質,例如DNA或是蛋白質,都完整複製成原本的二倍之後,再平均分裂為兩顆細胞,分裂後的細胞內物質都應和分裂前的細胞一模一樣,不正確的細胞分裂會導致細胞死亡。
化學治療就是針對快速分裂的癌細胞,就細胞分裂的各個過程予以阻擾,使癌細胞無法正常的分裂為兩顆細胞,並造成細胞凋亡。例如,白金類藥物阻止DNA正常複製而導致細胞死亡,紫杉醇類藥物則是阻止已經複製後的細胞分裂為兩顆細胞使之死亡。白金類或紫杉醇類化學治療藥物,目前仍廣泛用於治療乳癌、肺癌、大腸癌或胃癌等國人常見癌症。
化療vs.標靶治療
近年來醫學界對癌細胞有更多的了解,開始有了標靶治療。所謂的「標靶治療」係鎖定腫瘤細胞「特別依賴的酵素」,將之定為「標靶」,鎖定之後再加以抑制,進而達成殺死癌細胞的效果。所以,必須先知道標靶,才能夠治療。像是帶有「費城染色體」的「慢性骨髓性白血病」患者,過去需要做骨髓移植,但在針對費城染色體這個標靶予以治療之後,現在只需要每天服用標靶藥物,抑制突變處之活性,即可使病情獲得良好控制。
標靶治療是找到癌細胞賴以生存的酵素後給予治療,化學治療則是尋找癌細胞在細胞分裂時必須的各個過程予以治療。由於不同種類的癌細胞在細胞分裂時會依賴不一樣的過程,以達成正常的細胞分裂,所以現今的治療思維是依照各種不同癌症類別的特性,給予最適當的「治療組合」,以使藥效達到最佳化,並將副作用降到最低,對患者來說則是多一些選擇。
傳統化學治療確實有許多副作用,包括掉髮、嘔吐、免疫力下降等,但近十年來,除了掉髮問題尚無解外,其餘都有方法可改善。即便是「標靶治療」也不是萬能的,標靶治療也會有青春痘、甲溝炎、皮膚疹、腹瀉等副作用,有時甚至比化學治療更嚴重。化學治療和標靶治療並沒有孰優孰劣的問題,只有誰先誰後以及如何搭配的考量。
化療的介入時機
並非只有末期癌症病患才會接受化學治療。原則上,早期癌症治療仍是以手術和放射線治療(俗稱放療)為優先,除非經手術和放療效果都不好時,才會進行全身性抗癌治療,包括化學治療。然而,化學治療已經普遍的使用於許多早期癌症治療中,以增強手術或是放射線治療的效果。
化療的介入時機有以下4種:
手術前的誘導治療:在手術前先實施,用以控制腫瘤、使其縮小,以增加手術成功率。
手術後的輔助治療:在手術後實施,作為追加的輔助性治療,降低日後發生腫瘤轉移或復發的機會。
和放療合併治療:與放射線治療合併使用,以提高治療機率。
全身性治療:做過手術或放療,仍出現轉移者,才考慮進行全身性的化學治療。
治療選擇多 可搭配使用
針對手術及放療效果都不好的患者,除了化療以外,還有標靶治療、免疫療法、抗血管生成治療等多種選擇,顯示現在醫療上能對抗癌症的「武器」已相當多,經常相互合併使用,大大提高了治療機率,對人體的殺傷力也不像早期那麼大。
很多民眾認為標靶治療、免疫療法才是比較好的,但事實上,這些療法並沒有好壞之分,差別只在於發展的時間先後,標靶治療和免疫療法在臨床上會和化療一起做不同的組合搭配,都是癌症治療的策略之一,標靶藥物和免疫療法目前均無法完全治癒癌症,也不能替代化學治療,化學治療仍是癌症治療的主軸。
免疫療法療效仍待突破
免疫療法是近10年發展出來的一種新療法。人體有免疫系統,用以防範所有外來的物體,例如細菌或病毒等,以免人體受到傷害。為了避免人體的免疫系統攻擊自身正常細胞,人體免疫系統有一套查核機制,用以判斷敵我,以免誤傷正常細胞導致自體免疫。
近年來,醫學界思考以各種方式來促進自身免疫系統能夠有效攻擊癌細胞,其一是主動刺激免疫系統去攻擊癌細胞,另一個方法便是破壞癌細胞逃避免疫系統的能力,例如使用免疫查核點抑制劑,如此免疫系統就可以殺死它。
這兩種方式,前者(刺激免疫系統去攻擊癌細胞)大都效果不彰,但後者近年來則有長足進步,特別是皮膚黑色素瘤的治療效果最好。至於其他晚期癌症,目前已知約有10~15%的肺癌、頭頸癌、膀胱癌等病人的腫瘤,在使用免疫查核點抑制劑之後腫瘤能夠縮小,平均能多存活3個月,但可惜仍無法完全治癒。
過去免疫療法大多為單獨使用,現在也開始嘗試和其他治療合併使用,希望對患者能有更多幫助。然而,這類免疫療法對於病患本身原有好的組織、器官也會造成攻擊,因此可能帶來嚴重副作用,甚至致命,在癌症治療運用上,仍需仰賴更多的研究才能加以突破。
如何克服化療不適?
●化療期間食慾不振如何克服?
可以使用荷爾蒙藥物,或是透過營養介入的方式來解決食慾不振的問題。但其實很多癌症病人吃不好、吃不下,大多是心情因素影響導致,對罹癌憂鬱或是對治療感到害怕等,這些要靠醫師和家人多給予信心,協助度過。
●化療期間容易掉髮如何處理?
因藥物副作用而掉頭髮的問題,目前仍只能靠戴假髮改善。通常是年輕的癌症病人比較有需求,可向一些社福團體租借。
●化療期間噁心嘔吐如何照顧?
目前已有止吐藥物可以協助舒緩,且健保大多有給付。此外,透過減藥、換藥、調整療程等方式,也能協助改善。
健康Q&A
Q、為什麼標靶治療藥物通常都很昂貴?
A、藥物的開發成本可能高達26億美金,藥廠需回收研發成本,加上有專利保護機制,所以目前標靶藥物都很昂貴,平均每個月花費約35~50萬元,大部分需要自費,且不一定有效。
Q、標靶治療藥物也會有抗藥性嗎?為什麼?
A、會,因為癌細胞所依賴的生長機轉具有變動性,因而產生抗藥性。但醫學界已針對「對抗抗藥性」的藥物進行研究,且有成功案例,所以民眾不用過於灰心。即使因抗藥性導致治療失敗,還可以再做一次治療,或是更換藥物等,還是有其他辦法。
Q、常聽說化療頂多只能延長幾個月生命,但卻大大降低生活品質 ,是這樣嗎?
A、這些是早期化學治療的狀況,現在藥物的選擇多,加上療效大幅提升,已經改善很多了。和十年前相較,癌症病人的存活期至少多延長1至2年,例如乳癌、大腸癌等都有很好的療效,甚至連肺癌末期病人的存活期也都可以延長1至2年,且仍在持續進步中。至於化療時機,由醫師給予專業判斷,通常是在手術和放療效果都不好時,才會考慮介入。