
好健康72期
出刊日:2025-04-15
返回上一層癌症轉移腦部該怎麼辦?
癌症腦轉移是晚期癌症的重要挑戰,隨著藥物與放射線治療的進步,將可能突破存活期,為患者帶來更多的希望。
諮詢╱陳偉武(臺大醫學院腫瘤醫學研究所臨床助理教授、臺大醫院腫瘤醫學部主治醫師)
撰稿╱黃筱珮
癌症轉移至腦部是相當棘手的情況,即使治療已有進步,患者聽到病情宣判時往往晴天霹靂。
肺癌、乳癌最容易發生腦轉移
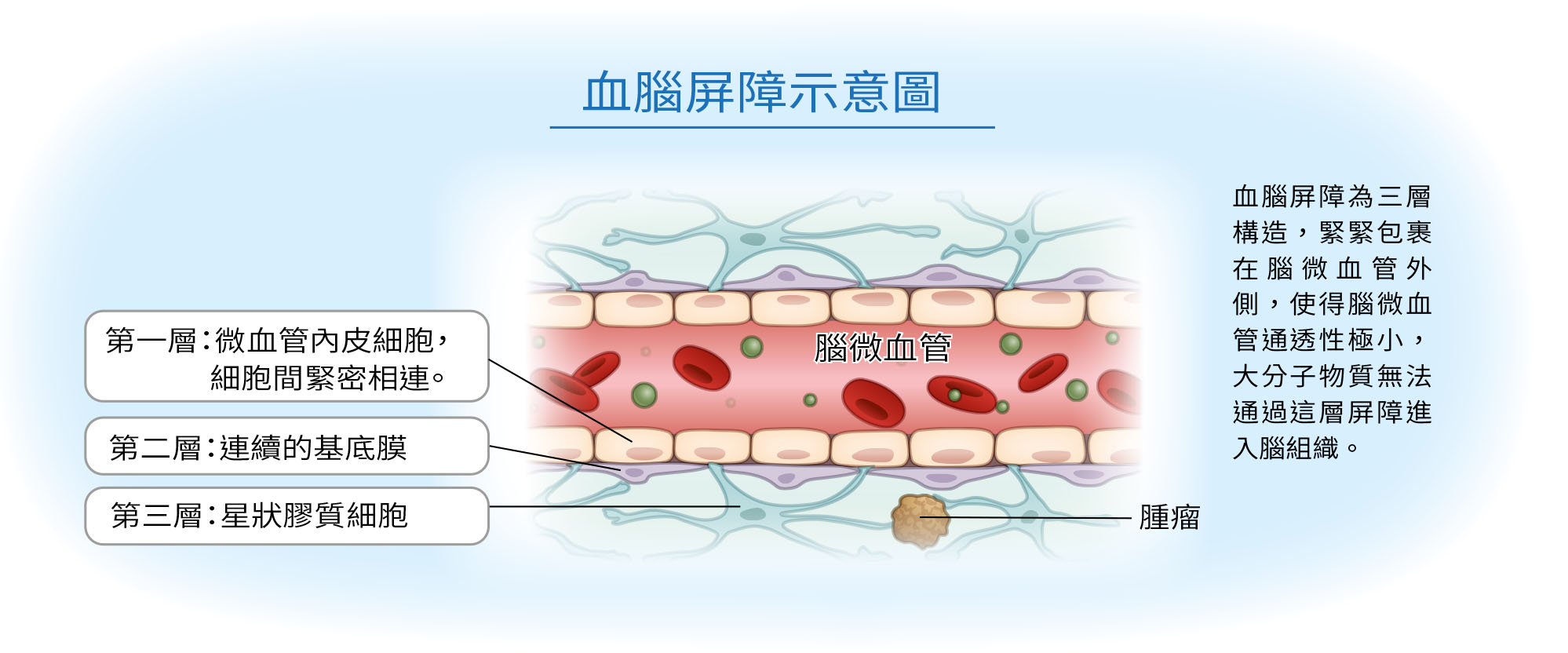
最易發生腦轉移的癌症是肺癌和乳癌。是否容易轉移與腫瘤本身的特性相關,有的癌細胞易突破腦部「血腦屏障(blood-brain barrier, BBB)」的保護,轉移生根,而與腫瘤距離腦部的位置遠近較無關係,因為頭頸癌距離腦部更近,但臨床觀察其發生腦轉移的機率非常低。
肺癌是台灣的新國病,據統計,第4期的肺癌病人有高達4成是腦轉移,特別是表皮生長因子受體基因突變(EGFR)或ALK基因轉位的肺癌很容易轉移至腦部。因此肺癌一旦確診,在開刀、治療前,不論屬於第幾期都會加做腦部檢查,確認是否有轉移情形。
乳癌則依據癌細胞荷爾蒙接受體、HER2基因表現,又分為「荷爾蒙受體陽性」、「HER2陽性」跟「三陰性」等3種亞型,整體而言乳癌發生腦轉移的機率約2~3成,不過各亞型的比例不盡相同。
其中乳癌HER2陽性第4期的病人中,腦轉移的比例大約3~4成,多為單純腦轉移;三陰性則常見轉移至多個器官,腦轉移只是其中之一。荷爾蒙受體陽性的乳癌患者也可能有腦轉移,不過發生的時間通常較晚,預後相對較好。
在肺癌、乳癌之外,事實上各種類別的癌症都可能發生腦轉移,除了較常見的十大癌症外,有些罕見的黑色素瘤、腎臟癌和血管肉瘤也都可能發生腦轉移。腦轉移的腫瘤型態與特性則因人而異,也可能與癌別有關。有的病人在各腦區出現許多分散的小顆腫瘤,被形容為滿天星;有的則是顆數少但腫瘤較大顆,這類轉移往往因為腫瘤體積大因而合併腦水腫或腦出血,產生明顯的神經症狀,例如腎臟癌的腦轉移常見合併腦出血。
癌症腦轉移症狀千百種
當癌症發生腦部轉移時,依據轉移位置、腫瘤侵犯的神經區位會出現不同的症狀,可以說「症狀千百種」,有人頭暈、手腳無力、走路不穩,有的則會突發失語症、說不出話來或講話顛三倒四、語意不清。
隨著腫瘤愈長愈大,出現水腫、滲液,此時腦壓隨之升高,可能伴隨嚴重頭痛、噴射性嘔吐反應或者是視力模糊,患者會有眼前一陣黑的症狀出現。當發生此情況時較危急,應緊急就醫以類固醇藥物降低腦水腫,或用降腦壓的藥物如mannitol來緊急處置。
通常癌症腦轉移多半是在癌症治療後出現腦部症狀,才進一步發現有癌細胞入侵腦部;不過也有5%至10%的少數患者是因為檢查出腦部腫瘤,進一步全身檢查才發現是其它癌症轉移所致。
癌症病人需要定期腦部檢查嗎?
要檢查腦轉移與否,以磁振造影(MRI)較為清晰,其次則是照電腦斷層(CT)。儘管癌症腦轉移相當惡性,不過目前腦部的MRI並非所有癌症的例行性檢查項目。主要是對於沒有症狀的腦轉移,何時才是最適合的治療時間點,仍未有定論。因此目前臨床共識尚未對定期進行腦部追蹤有定論。
只有肺癌情況特殊,因其容易腦轉移,所以在開始治療前或進行分期判斷時會進行腦部檢查。乳癌則是在第3期還沒轉移但已影響多顆淋巴結,此時腦轉移機率增加,才會考慮加入腦部MRI檢查。
整體而言,在台灣,除了肺癌之外,其它的早期癌症一般都不會檢查腦部,通常都是發生其他器官的轉移且有腦部症狀才會檢查,治療指引也沒有建議定期腦部追蹤檢查。在國外現行的作法也是有腦部相關神經學症狀再做檢查。
不過隨著癌症腦轉移的治療已有長足進步,若能提早發現並制定適當的個別化治療策略,對於患者的整體病情控制應該會有正向發展,特別是晚期癌症及易腦轉移的癌症型別,加入定期腦部檢查是值得研究的方向。
癌症腦轉移的治療方式
腦轉移的治療在過去選擇不多,不過科技日新月異,醫療也不斷有新進展,目前腦轉移治療可分為「局部治療」與「藥物治療」兩大作法,亦或是兩者同時運用的組合治療,醫師會根據病人的情況討論出最適合的策略。分別介紹如下:
一、局部治療:
1手術切除:如果是單顆腫瘤或是偏大顆的腦轉移腫瘤可以考慮手術,能否手術主要看腫瘤生長位置深淺,太深的腫瘤就不適合開刀。手術優點是較能清除乾淨,缺點是大面積的傷口復原較差,且風險也較高。有些手術治療後會合併放射線治療,加強局部控制。不過隨著放射線治療的大幅進步,選擇手術的病人已經變少。
2放射線治療:放射線治療分為全腦照射與立體定位放射手術(stereotactic radiosurgery, SRS)。過去腦轉移放射治療多半採取全腦照射,也就是「無差別攻擊」,優點是讓癌細胞無所遁形,減少復發率,但全腦照射副作用較高,特別是記憶中樞「海馬迴」易受放射線傷害,一旦受傷會出現記性變差、提早失智的風險,生活功能也會退化,影響生活品質巨大,所以現在做全腦放射線治療的人愈來愈少。
受惠於科技進步,立體定位放射手術蔚為主流,利用三度空間立體定位系統集中放射線,患者不須打開顱骨,將放射線束由四面八方集中照射顱內特定位置,如同太陽光聚焦,把治療能量集中於腫瘤區域,周圍組織劑量減至最低,達到治療腦瘤不傷害正常腦組織的目的,副作用比較低,通常只需1次或5次以下的治療即可,可治療的顆數也很多。目前也有廠商開發加入AI,可結合MRI的影像,將使SRS的治療更為精準。
二、藥物治療:
藥物治療過去在腦轉移並非首選,主要是因為腦部組織緻密相連形成的「血腦屏障」,使得大分子藥物難以通過,因此藥物選擇相當有限。不過在腦轉移的病人身上發現,在腫瘤變大的過程中,會破壞血腦屏障,通透度增加,部分的標靶藥物能產生治療效果,因此過去治療腦轉移的藥物以小分子標靶藥物為主流,例如肺癌用藥艾瑞莎(gefitinib)、泰格莎(osimertinib)、或是乳癌藥物泰嘉錠(lapatinib)等。
近年來「抗體藥物複合體(antibody-drug conjugate, ADC)」問世,使得癌症治療形同出現新篇章,帶來劃時代改變,對腦轉移的病人也有很大的效果。ADC藥物是將單株抗體藥物藉由連接子與化療藥物結合而製成,如導彈般把化學治療藥物帶往癌細胞裡面或附近毒殺,精準度高且副作用較傳統化療藥物小。
其中一款ADC藥物Enhertu(優赫得),用於治療HER2陽性乳癌效果卓著,已證實有效延長患者的疾病無惡化存活期(progression-free survival),此藥同時對於腦轉移治療也有顯著效果,極少部分肺癌病人,若帶有HER2突變,亦可使用Enhertu。
曾有一位47歲婦女被診斷罹患乳癌HER2陽性合併腦轉移,一發現已是四期,不過病人積極配合醫師的治療計畫,以ADC藥物與腦部立體定位放射手術(SRS)組合治療,突破治療限制,已存活超過5年,雖然極為罕見,但相當令人振奮。
不過並非所有ADC藥物都對腦轉移有療效,例如HER2陽性的乳癌用藥賀癌寧(trastuzumab emtansine)對腦轉移就沒有太明顯效果。
過去癌症腦轉移患者的平均存活期不長,一聽到腦轉移彷彿宣判死刑。幸好治療武器越來越多元,將為晚期患者帶來更多新的治療希望。
腦轉移與腦膜轉移不同
癌症「腦轉移(brain metastasis)」與「腦膜轉移(leptomeningeal metastasis)」不同。腦膜轉移是指癌細胞轉移至「腦膜」,這是一個包裹於大腦與脊髓外面的一層組織,因此癌細胞轉移至此,形同擴大侵犯至脊椎和脊髓神經,影響的範圍比腦轉移更廣。有腦轉移不代表有腦膜轉移、有腦膜轉移也不代表一定有腦轉移。通常影像檢查不容易發現腦膜轉移,要透過抽取腦脊液分析是否有癌細胞蹤跡,其發生率相對腦轉移低,治療方式與腦轉移不同,預後更差。
癌症腦轉移情況多元,治療需量身打造
癌症腦轉移的治療因人而異,例如肺癌EGFR基因突變和乳癌HER2陽性患者一旦出現腦轉移,會先考慮藥物治療;如果是不同的癌症出現腦轉移,藥物的療效不清楚,此時就會以局部治療如手術或放射線,看看可否控制。
如果是在接受藥物治療後出現腦轉移,以HER2陽性乳癌為例,需要整體看病人狀況,如果只有腦部惡化、身體沒有惡化,未必會換藥,而是透過手術或者是放射線局部治療加強控制。總之,醫師需視患者當下的病情與身體狀況來進行個別化治療。
藥物治療與放射線治療並不衝突,有研究認為ADC藥物可能增強放射治療副作用,如有疑慮可錯開治療時間。標靶藥物則沒有資料顯示會增加放療的副作用。至於免疫療法,目前看來僅對黑色素瘤病人的腦轉移較有療效,針對其它癌症的腦轉移是否有療效仍待觀察。
請別錯過本期其他精彩內容…
- 編輯筆記 / 高血脂年輕化 新藥問世 治療選擇更多元!
- 新聞NEWS一下 / 知名女藝人因流感併發肺炎驟逝 每年接種疫苗 降低重症風險
- 新聞NEWS一下 / 前立委捷運上突發心肌梗塞 40歲後定期健檢並維持良好生活習慣
- 高血脂年輕化! 30世代近2成血脂超標 新藥助攻 守護心血管健康
- 新興減重手術多 選擇前務必停看聽
- 舒眠麻醉安全嗎? 麻醉科醫師帶您了解潛在風險
- 智慧手錶如何守護你的心臟健康?
- 減少洗腎與心血管疾病風險! 健保擴大給付 SGLT2 抑制劑
- 腎臟腫瘤8成為惡性 早期發現可保留部分腎臟
- 子宮頸抹片檢查異常, 該加做HPV檢查嗎?
- 35歲就開始更年期了嗎? 安度更年期 一起優雅的變老
- 孩子出現一些重複的行為症狀,是妥瑞氏症嗎?
- 全面解析肩膀痛 五十肩、肩夾擠症候群、旋轉肌破裂,你是哪一種?
- 楊智超醫師專欄 坐著或站起來就頭痛,躺著就好轉,是怎麼了? —談低壓性頭痛
- 消脂保肝專欄 陳思潔醫師 /檢查發現甲狀腺結節! 如何判斷良惡性?
- 曾宇婷醫師專欄 糖尿病與脂肪肝的雙重威脅 如何有效控制?
- 王清泓醫師專欄 認識視野檢查